Μετά από 19 μήνες εργασίας, υποστηριζόμενο από δεκαετίες προηγούμενων ερευνών πάνω στους κορωνοϊούς, έχουμε πλέον στην διάθεσή μας μια αναλυτική περιγραφή του τρόπου με τον οποίο ο SARS-CoV-2 εισβάλλει στα ανθρώπινα κύτταρα. Οι επιστήμονες ανακάλυψαν κρίσιμες προσαρμογές του ιού που τον βοηθούν να αγκιστρωθεί στα ανθρώπινα κύτταρα με εκπληκτική δύναμη και στη συνέχεια να κρυφτεί μόλις εισβάλει μέσα στο κύτταρο.
Αργότερα, καθώς βγαίνει από τα κύτταρα, ο SARS-CoV-2 εκτελεί μια κρίσιμη διεργασία ώστε να προετοιμάσει τα νέα σωματίδια του ιού για τη μόλυνση ακόμη περισσότερων ανθρώπινων κυττάρων. Αυτά είναι μερικά από τα εργαλεία που επέτρεψαν στον ιό να εξαπλωθεί τόσο γρήγορα και γι' αυτό είναι τόσο δύσκολο να ελεγχθεί και ανασκοπούνται σε μια δημοσίευση στο υψηλού κύρους περιοδικό Nature.
Οι Καθηγητές της Θεραπευτικής Κλινικής της Ιατρικής Σχολής του Εθνικού και Καποδιστριακού Πανεπιστημίου Αθηνών, Ευστάθιος Καστρίτης, Θεοδώρα Ψαλτοπούλου και Θάνος Δημόπουλος (Πρύτανης ΕΚΠΑ) παρουσιάζουν τα κύρια σημεία της δημοσίευσης.
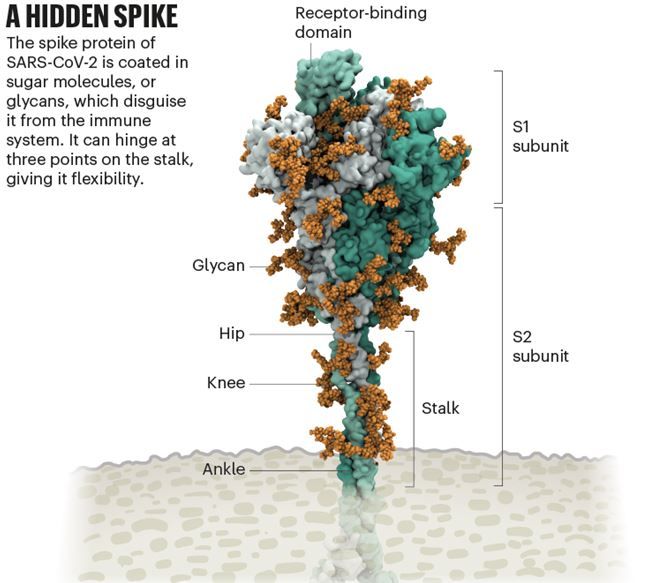
O νέος κορωνοϊός SARS-CoV-2 διαθέτει ένα κάλυμμα από σάκχαρα όπως δείχνουν οι προσομοιώσεις του στον υπολογιστή, και πιο συγκεκριμένα στις πρωτεΐνες-ακίδες, οι οποίες ξεχωρίζουν στην επιφάνεια του. Τα μόρια αυτά του σακχάρου είναι γνωστά ως γλυκάνες.
Πολλοί ιοί έχουν γλυκάνες που καλύπτουν τις εξωτερικές τους πρωτεΐνες, και τις καμουφλάρουν αποκρύπτοντας τις από το ανοσοποιητικό σύστημα. Ερευνητές όμως δημιούργησαν μια λεπτομερή απεικόνιση αυτού του καλύμματος βασισμένη σε δομικά και γενετικά δεδομένα που τελικά ανασυντέθηκε άτομο προς άτομο από έναν υπερυπολογιστή, δίνοντας μια εξαιρετικά λεπτομερή απεικόνιση.
Μέσα από το κάλυμμα αυτό όμως ξεχωρίζει ένας μη επικαλυμμένος βρόχος ο οποίος είναι ένα τμήμα της πρωτεΐνη ακίδας που αποτελεί τον τομέα δέσμευσης του υποδοχέα (RBD), ένα από τα τρία τμήματα της ακίδας που συνδέονται με τους υποδοχείς ACE2 στα ανθρώπινα κύτταρα.
Στην προσομοίωση, όταν ο RBD προβάλλει πάνω από το κάλυμμά των σακχάρων, δύο άλλα μόρια γλυκάνης λαμβάνουν μια θέση που κλειδώνει τον RBD στη θέση του, στηρίζοντας τον. Όμως τα μοντέλα προσομοίωσης έδειξαν ότι εάν αλλάξουν αυτές οι γλύκανες τότε η RBD καταρρέει. Μια άλλη ερευνητική ομάδα ανέπτυξε μια τεχνική για να δοκιμάσει το ίδιο πείραμα στο εργαστήριο και μέχρι τον Ιούνιο του 2020, διαπίστωσαν ότι μεταλλαγές των δύο γλυκανών μείωσαν την ικανότητα της πρωτεΐνης-ακίδας να συνδέεται με τον υποδοχέα ACE2 των ανθρώπινων κυττάρων. Αυτό το εύρημα δεν είχε περιγραφεί προηγουμένως σε κορωνοϊούς. Έτσι, είναι πιθανό ότι η απόρριψη αυτών των δύο σακχάρων θα μπορούσε να μειώσει τη μολυσματικότητα του ιού, αν και οι ερευνητές δεν έχουν ακόμη τρόπο να το κάνουν αυτό.
Από την έναρξη της πανδημίας COVID-19, οι επιστήμονες έχουν κατανοήσει τις λεπτομέρειες του τρόπου με τον οποίο ο SARS-CoV-2 μολύνει τα κύτταρα. Επικεντρώνοντας στη διαδικασία της μόλυνσης, ελπίζουν να βρουν καλύτερους τρόπους για να την ανακόψουν μέσω βελτιωμένων θεραπειών και εμβολίων και να μάθουν γιατί τα πιο πρόσφατα στελέχη, όπως η παραλλαγή Delta, είναι πιο μεταδοτικά.
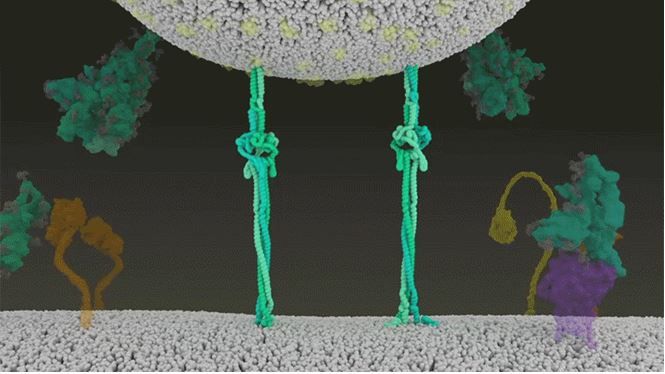
Κάθε σωματίδιο ιού SARS-CoV-2 έχει μια εξωτερική επιφάνεια με 24-40 τυχαία διατεταγμένες πρωτεΐνες-ακίδες που είναι το κλειδί για τη σύνδεση με τα ανθρώπινα κύτταρα. Για άλλους τύπους ιών, όπως της γρίπης, οι εξωτερικές πρωτεΐνες σύνδεσης/σύντηξης είναι σχετικά άκαμπτες. Ωστόσο, οι ακίδες του SARS-CoV-2 είναι εξαιρετικά ευέλικτες και αρθρώνονται σε τρία διαφορετικά σημεία.
Αυτό επιτρέπει στις ακίδες να περιστρέφονται και να ταλαντεύονται, γεγονός που διευκολύνει τη σάρωση της επιφάνειας του κυττάρου και την ταυτόχρονη σύνδεση πολλών αιχμών σε ένα ανθρώπινο κύτταρο. Δεν υπάρχουν παρόμοια πειραματικά δεδομένα για άλλους κορωνοϊούς, αλλά επειδή οι αλληλουχίες πρωτεϊνών-ακίδων εμφανίζονται διατηρημένες στην εξέλιξη των κορωνοϊών, μάλλον πρόκειται για κοινό χαρακτηριστικό των ιών της οικογένειας αυτής.
Στην αρχή της πανδημίας, οι ερευνητές επιβεβαίωσαν ότι η περιοχή RBD της πρωτεΐνης ακίδας του SARS-CoV-2 συνδέεται με τον υποδοχέα ACE2, που βρίσκεται στο εξωτερικό πολλών κυττάρων του ανωτέρου αναπνευστικού και των πνευμονικών κυττάρων. Αυτός ο υποδοχέας είναι επίσης το σημείο σύνδεσης του SARS-CoV, του ιού που προκαλεί σοβαρό οξύ αναπνευστικό σύνδρομο (SARS). Όμως, σε σύγκριση με τον SARS-CoV, εκτιμάται ότι ο SARS-CoV-2 συνδέεται με το ACE2 2-4 φορές πιο ισχυρά, επειδή αρκετές αλλαγές στην περιοχή RBD σταθεροποιούν τα σημεία σύνδεσης του ιού.
Οι παραλλαγές του SARS-CoV-2 που προκαλούν ιδιαίτερη ανησυχία τείνουν να εμφανίζουν μεταλλάξεις στην υπομονάδα S1 της πρωτεΐνης ακίδα, η οποία φιλοξενεί την περιοχή RBD και είναι υπεύθυνη για τη σύνδεση στον υποδοχέα ACE2. (Μια δεύτερη υπομονάδα της ακίδας, η S2, συμβάλλει στην σύντηξη του περιβλήματος του ιού με τη μεμβράνη του κυττάρου ξενιστή.) Η παραλλαγή Alpha, για παράδειγμα, περιλαμβάνει δέκα αλλαγές στην αλληλουχία της πρωτεϊνης-ακίδας, οι οποίες έχουν ως αποτέλεσμα η RBD να είναι πιο πιθανό να παραμείνει σε θέση που βοηθά τον ιό, διευκολύνοντας την είσοδό του στα κύτταρα.
Η παραλλαγή Delta, η οποία τώρα εξαπλώνεται ταχύτατα, φιλοξενεί πολλαπλές μεταλλάξεις στην υπομονάδα S1, συμπεριλαμβανομένων τριών στην περιοχή της RBD που φαίνεται να ενισχύουν την ικανότητα της RBD να συνδέεται με τον υποδοχέα ACE2 και να παρακάμπτει το ανοσοποιητικό σύστημα.
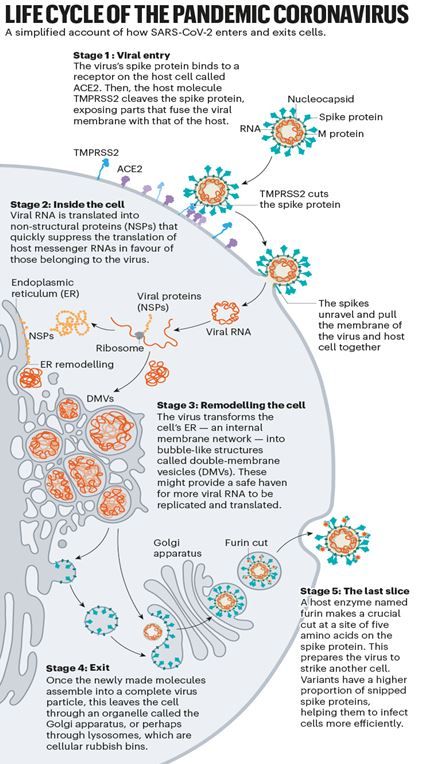
Μόλις οι ακίδες του ιού συνδέονται με τον υποδοχέα ACE2, άλλες πρωτεΐνες στην επιφάνεια του κυττάρου-ξενιστή ξεκινούν μια διαδικασία που οδηγεί στη σύντηξη του περιβλήματος του ιού και της κυτταρικής μεμβράνης.
Ο ιός που προκαλεί τον SARS, ο SARS-CoV, χρησιμοποιεί ένα από τα δύο ένζυμα-πρωτεάσες (είναι ένζυμα που «κόβουν» άλλες πρωτεΐνες σε συγκεκριμένες θέσεις) του κυττάρου-ξενιστή για να εισβάλλει: την TMPRSS2 ή την καθεψίνη L. Η TMPRSS2 είναι η ταχύτερη διαδρομή, αλλά ο SARS-CoV εισέρχεται συχνά μέσω ενός ενδοσώματος - μιας φυσαλίδας που περιβάλλεται από λιπίδια - η οποία βασίζεται στην καθεψίνη L. Ωστόσο, όταν οι ιοί εισέρχονται στα κύτταρα με αυτόν τον τρόπο, οι αντιιϊκές πρωτεΐνες μπορούν να τους παγιδέψουν.
Ο SARS-CoV-2 διαφέρει από τον SARS-CoV στο ότι χρησιμοποιεί πιο αποτελεσματικά την TMPRSS2, ένα ένζυμο που βρίσκεται σε μεγάλες συγκεντρώσεις στην επιφάνεια των κυττάρων του αναπνευστικού επιθηλίου. Πρώτον, η TMPRSS2 κόβει μια θέση στη υπομονάδα S2 και έτσι εκθέτει μια σειρά υδρόφοβων αμινοξέων που εισδύουν γρήγορα στην πλησιέστερη μεμβράνη: αυτή του κυττάρου ξενιστή. Η προτεταμένη ακίδα στη συνέχεια διπλώνεται πάνω της, σαν φερμουάρ, οδηγώντας στην σύντηξη του περιβλήματος του ιού και της κυτταρικής μεμβράνης.
Ο ιός στη συνέχεια εκτοξεύει το γονιδίωμά του (το γενετικό του υλικό) απευθείας στο κύτταρο. Εισβάλλοντας με αυτόν τον τρόπο, σαν ελατήριο, ο SARS-CoV-2 μολύνει τα κύτταρα ταχύτερα από τον SARS-CoV και αποφεύγει να παγιδευτεί σε ενδοσώματα.
Η ταχεία είσοδος του ιού χρησιμοποιώντας την TMPRSS2 εξηγεί γιατί η χλωροκίνη δεν λειτούργησε σε κλινικές δοκιμές ως θεραπεία για την COVID-19, παρά τις πρώτες ελπιδοφόρες εργαστηριακές μελέτες. Οι εργαστηριακές μελέτες χρησιμοποιούσαν κύτταρα που χρησιμοποιούσαν αποκλειστικά την καθεψίνη για είσοδο του ιού μέσω ενδοσωματων. Όταν ο ιός μεταδίδεται και αναπαράγεται στον ανθρώπινο αναπνευστικό επιθήλιο , δεν χρησιμοποιεί ενδοσώματα, οπότε η χλωροκίνη, η οποία είναι ένα φάρμακο που αναστέλλει τα ενδοσώματα, δεν είναι αποτελεσματική.
Η ανακάλυψη αυτή υποδεικνύει επίσης ότι οι αναστολείς πρωτεάσης θα μπορούσαν να είναι μια πολλά υποσχόμενη θεραπεία που θα ανέστειλε την δυνατότητα του ιού να χρησιμοποιήσει την TMPRSS2, την καθεψίνης L ή άλλες πρωτεάσες για την είσοδο του στα κύτταρα. Ένας αναστολέας της TMPRSS2, το mesylate kamostate, ο οποίος έχει εγκριθεί στην Ιαπωνία για τη θεραπεία της παγκρεατίτιδας, εμπόδισε τον ιό να εισέλθει στα πνευμονικά κύτταρα, αλλά το φάρμακο δεν βελτίωσε την έκβαση των ασθενών σε μια αρχική κλινική δοκιμή.
Τα επόμενα στάδια της λοίμωξης είναι λιγότερο ξεκάθαρα. Αφού ο ιός ενέσει το γονιδίωμα του (που είναι σε μορφή RNA) στο κύτταρο, τότε τα ριβοσώματα στο κυτταρόπλασμα μεταφράζουν δύο τμήματα του RNA του ιού σε μεγάλες αλληλουχίες αμινοξέων, οι οποίες στη συνέχεια διασπώνται σε 16 πρωτεΐνες, συμπεριλαμβανομένων πολλών που εμπλέκονται στη σύνθεση του RNA.
Αργότερα, παράγονται περισσότερα μόρια RNA που κωδικοποιούν συνολικά 26 γνωστές ιϊκές πρωτεΐνες, συμπεριλαμβανομένων δομικών πρωτεϊνών που χρησιμοποιούνται για την παραγωγή νέων σωματιδίων ιού, όπως η ακίδα και άλλες βοηθητικές πρωτεΐνες. Με αυτόν τον τρόπο, ο ιός αρχίζει να δημιουργεί αντίγραφα του δικού του αγγελιοφόρου RNA. Όμως, χρειάζεται τον κυτταρικό μηχανισμό για να μεταφράσει αυτά τα mRNA σε πρωτεΐνες. Οι κορωνοϊοί αναλαμβάνουν τον έλεγχο αυτού του μηχανισμού με πολλούς τρόπους.
Οι ερευνητές έχουν επικεντρωθεί σε τρεις μηχανισμούς με τους οποίους ο SARS-CoV-2 καταστέλλει τη μετάφραση mRNA του ξενιστή υπέρ της δικής του. Αν και κανείς δεν είναι μοναδικός για αυτόν τον ιό, ο συνδυασμός, η ταχύτητα και η αποτελεσματικότητα φαίνονται μοναδικοί.
Πρώτον, ο ιός εξαλείφει τον ανταγωνισμό: η πρωτεΐνη του ιού Nsp1, μια από τις πρώτες πρωτεΐνες που μεταφράζεται όταν φτάσει ο ιός, στρατολογεί πρωτεΐνες του ξενιστή που κόβουν συστηματικά όλα τα μόρια mRNA μέσα στο κύτταρο που δεν έχουν επισήμανση ότι προέρχονται από τον ιό. Όταν ερευνητές βάζουν σε ένα μόριο mRNA του κυττάρου-ξενιστή μια παρόμοια επισήμανση τότε το mRNA δεν κόβεται σε κομμάτια.
Δεύτερον, η μόλυνση μειώνει τη συνολική μετάφραση πρωτεϊνών στο κύτταρο κατά 70%. Η πρωτεΐνη του ιού Nsp1 είναι και πάλι ο κύριος ένοχος, αυτή τη φορά αποκλείει το κανάλι εισόδου των ριβοσωμάτων, έτσι ώστε το mRNA να μην μπορεί να μπει μέσα και περιορισμένη μεταφραστική ικανότητα που απομένει είναι αφιερωμένη στα μόρια mRNA του ιού.
Τέλος, ο ιός «κλείνει» το σύστημα συναγερμού του κυττάρου. Αυτό συμβαίνει με πολλούς τρόπους, αλλά βασικά ο ιός εμποδίζει το κυτταρικό mRNA να βγει από τον πυρήνα, συμπεριλαμβανομένων και των οδηγιών για πρωτεΐνες που προορίζονται να προειδοποιήσουν το ανοσοποιητικό σύστημα για την μόλυνση. Πάλι η Nsp1 φαίνεται να μπλοκάρει τα κανάλια εξόδου στον πυρήνα του κυττάρου, ώστε να μην το mRNA του κυττάρου για μετάφραση.
Επειδή οι μεταγραφές των γονιδίων στο mRNA δεν μπορούν να βγουν από τον πυρήνα, τα μολυσμένα κύτταρα δεν απελευθερώνουν πολλές ιντερφερόνες, οι οποίες φυσιολογικά προειδοποιούν το ανοσοποιητικό σύστημα για την παρουσία ενός ιού. Ο SARS-Cov-2 είναι ιδιαίτερα αποτελεσματικός στην αναστολή αυτού του συστήματος συναγερμού: σε σύγκριση με άλλους αναπνευστικούς ιούς, συμπεριλαμβανομένου του SARS-CoV και του αναπνευστικού συγκυτιακού ιού, η μόλυνση από τον SARS-CoV-2 προκαλεί σημαντικά χαμηλότερα επίπεδα ιντερφερόνων. Επιπλέον, ερευνητές αναφέρουν ότι μεταλλάξεις στην παραλλαγή Alpha φαίνεται να την κάνουν ικανότερη να αναστείλει την παραγωγή ιντερφερόνης ακόμη πιο αποτελεσματικά.
Μόλις ο ιός αναλάβει τον έλεγχο του μηχανισμού της μετάφρασης, αναδιαμορφώνει εκτενώς το εσωτερικό και το εξωτερικό του κυττάρου σύμφωνα με τις ανάγκες του.
Πρώτον, μερικές από τις πρόσφατα συναρμολογημένες πρωτεΐνες ακίδες του ιού ταξιδεύουν στην επιφάνεια του κυττάρου και σπρώχνουν την μεμβράνη-ξενιστή. Εκεί, ενεργοποιούν ένα κανάλι ιόντων ασβεστίου του ξενιστή, το οποίο αποβάλλει μια λιπαρή επικάλυψη στο εξωτερικό του κυττάρου-την ίδια επικάλυψη που βρίσκεται στα κύτταρα που συνενώνονται, όπως τα μυϊκά κύτταρα. Σε αυτό το σημείο, τα μολυσμένα κύτταρα συντήκονται με γειτονικά κύτταρα που εκφράζουν τον υποδοχέα ACE2, και εξελίσσονται σε ογκώδη αναπνευστικά κύτταρα γεμάτα με έως και 20 πυρήνες.
Αυτές οι συντηγμένες δομές, που ονομάζονται συγκύτια, προκαλούνται και από άλλες από ιογενείς λοιμώξεις όπως ο ιός HIV και ο απλός έρπης, αλλά όχι από τον ιό SARS. Πιθανά ο σχηματισμός συγκυτίων επιτρέπει στα μολυσμένα κύτταρα να ευδοκιμήσουν για μεγάλα χρονικά διαστήματα, αναβλύζοντας όλο και περισσότερα ιό. Ορισμένα μολυσμένα με κύτταρα σχηματίζουν συγκυτία ακόμη και με λεμφοκύτταρα - ένα από τα κύτταρα του ανοσοποιητικού. Αυτός είναι ένας γνωστός μηχανισμός αποφυγής του ανοσοποιητικού συστήματος από καρκινικά κύτταρα, αλλά όχι από ιούς.
Στο εσωτερικό του κυττάρου, συμβαίνουν ακόμη μεγαλύτερες αλλαγές. Όπως και άλλοι κορωνοϊοί, ο SARS-CoV-2 μετατρέπει το μακρύ, λεπτό ενδοπλασματικό δίκτυο (ER), ένα δίκτυο από επίπεδες μεμβράνες που εμπλέκονται στη σύνθεση και τη μεταφορά πρωτεϊνών, σε σφαίρες με διπλή μεμβράνη, σαν το ενδοπλασματικό δίκτυο να σχηματίζει φυσαλίδες. Αυτά τα κυστίδια διπλής μεμβράνης (DMVs) μπορεί να παρέχουν ένα ασφαλές μέρος για την αναπαραγωγή και μετάφραση του ιικού RNA, προστατεύοντάς το από έμφυτους ανοσοποιητικούς αισθητήρες του κυττάρου, αλλά αυτή η υπόθεση εξακολουθεί να ερευνάται.
Οι πρωτεΐνες που εμπλέκονται στην σχηματισμό των κυστιδίων διπλής μεμβράνης θα μπορούσαν να αποτελέσουν καλούς στόχους φαρμάκων, επειδή φαίνεται ότι είναι απαραίτητες για την αντιγραφή του ιού. Για παράδειγμα, μια πρωτεΐνη του κυττάρου-ξενιστή, η TMEM41B, απαιτείται για την κινητοποίηση χοληστερόλης και άλλων λιπιδίων για την επέκταση των μεμβρανών του ενδοπλασματικού δικτύου έτσι ώστε όλα τα μέρη του ιού να χωρέσουν μέσα. Η αναστολή της TMEM41B, έχει σημαντικό αντίκτυπο στη μόλυνση. Η διαμεμβρανική πρωτεΐνη Nsp3 του κορωνοϊού θα μπορούσε επίσης να είναι ένας στόχος καθώς δημιουργεί έναν πόρο που μοιάζει με κορώνα στα τοιχώματα των κυστιδίων διπλής μεμβράνης για να απομακρύνει το ιικό RNA που παράχθηκε μετά την μόλυνση.
Οι περισσότεροι ιοί που έχουν εξωτερικό περιτύλιγμα, γνωστό ως φάκελο, σχηματίζουν αυτό το χαρακτηριστικό συναρμολογώντας τα κυστίδια απευθείας στην άκρη του κυττάρου, ξεκλέβοντας τμήματα από την κυτταροπλασματική μεμβράνη του ίδιου του κυττάρου κατά την έξοδό τους. Αλλά οι νεοφτιαγμένες πρωτεΐνες του κορωνοϊού ακολουθούν διαφορετικό δρόμο.
Τα στοιχεία δείχνουν ότι οι κορωνοϊοί μεταφέρονται έξω από το κύτταρο μέσω του συμπλέγματος Golgi, που είναι ένα οργανίδιο που λειτουργεί σαν ταχυδρομείο: συσκευάζει μόρια σε μεμβράνες και τα στέλνει σε άλλα μέρη του κυττάρου. Εκεί, ο ιός σχηματίζει ένα περίβλημα λιπιδίων από τη μεμβράνη του συμπλέγματος Golgi. Τα νεοσυσταθέντα σωματίδια του ιού μεταφέρονται στη συνέχεια μέσα στα κυστίδια Golgi στην κυτταρική επιφάνεια, όπου εκτοξεύονται έξω από το κύτταρο.
Όμως ερευνητές από τις ΗΠΑ ανέφεραν ότι είχαν εντοπίσει κορωνοϊούς να φεύγουν από το κύτταρο μέσω λυσοσωμάτων (πρόκειται για ενδοκυτταρικούς κάδους «σκουπιδιών» γεμάτους με ένζυμα που διασπούν τμήματα των κυττάρων). Παρατήρησαν ότι αποκλεισμός της εκκριτικής οδού που βασίζεται στο σύστημα Golgi δεν φαίνεται να επηρεάζει την ποσότητα του μολυσματικού ιού που απελευθερώνεται. Αντίθετα τα στοιχεία δείχνουν ότι οι πρωτεΐνες του ιού σχηματίζουν ένα περίβλημα μέσα στο ενδοπλασματικό δίκτυο, και στη συνέχεια εκμεταλλεύονται τα λυσοσώματα για να βγουν από το κύτταρο. Οι ερευνητές δοκιμάζουν επί του παρόντος αναστολείς που εμποδίζουν τη διαδικασία λυσοσωμικής εξόδου.
Η έξοδος από ένα κύτταρο μέσω του συστήματος Golgi ή των λυσοσωμάτων είναι αργή και αναποτελεσματική σε σύγκριση με την εκκόλαψη από την κυτταροπλασματική μεμβράνη, και οι επιστήμονες δεν γνωρίζουν γιατί το κάνει ο SARS-CoV-2. Υποψιάζονται ότι η σύνθεση των λιπιδίων ενός φακέλου που προέρχεται από το Golgi ή τα λυσοσώματα είναι ίσως πιο «κατάλληλη» για τον ιό από ότι από ένα φάκελο που προέρχεται από την κυτταροπλασματική μεμβράνη.
Κατά την έξοδο από το κύτταρο, ένα ακόμη γεγονός κάνει αυτόν τον ιό ιδιαίτερα μολυσματικό: μια ταχεία αποκοπή σε μια θέση με πέντε αμινοξέα προετοιμάζει τον ιό να επιτύχει τον επόμενο στόχο του. Εκεί που άλλοι κορωνοϊοί έχουν ένα μόνο αμινοξύ αργινίνης στη συμβολή των υπομονάδων S1 και S2 της ακίδας, ο SARS-CoV-2 έχει μια σειρά από πέντε αμινοξέα: προλίνη, αργινίνη, αργινίνη, αλανίνη και αργινίνη. Τον Μάιο του 2020, ερευνητές ανέφεραν ότι μια πρωτεΐνη των κυττάρων του ξενιστή που ονομάζεται φουρίνη αναγνωρίζει και περικόπτει αυτήν τη σειρά αμινοξέων και η τομή αυτή είναι απαραίτητη για την αποτελεσματική είσοδο του ιού στα ανθρώπινα πνευμονικά κύτταρα.
Δεν είναι η πρώτη φορά που οι ερευνητές έχουν εντοπίσει μια θέση διάσπασης από την φουρίνη σε έναν ιό. Οι πολύ παθογόνοι ιοί της γρίπης των πτηνών έχουν επίσης τέτοιες θέσεις. Ένα στέλεχος του SARS-CoV-2 σε καλλιέργεια έχασε αυτή την περιοχή διάσπασης από τη φουρίνη, εμφάνιζε μικρότερη ικανότητα μόλυνσης των κυττάρων σε πειραματόζωα. Σε μια άλλη μελέτη διαπιστώθηκε επίσης ότι ο κορωνοϊός με άθικτη περιοχή διάσπασης από την φουρίνη εισέρχεται σε ανθρώπινα κύτταρα της αναπνευστικής οδού ταχύτερα από ότι χωρίς αυτή τη θέση διάσπασης.
Πιθανά η φουρίνη «κόβει» την περιοχή αυτή σε κάποιο σημείο κατά τη διάρκεια της συναρμολόγησης των σωματιδίων του ιού ή λίγο πριν την απελευθέρωση τους. Ο συγχρονισμός μπορεί να εξηγήσει γιατί ο ιός εξέρχεται μέσω του Golgi ή των λυσοσωμάτων, καθώς μόλις συναρμολογηθεί ο ιός, μεταφέρεται σε ένα οργανίδιο όπου υπάρχει άφθονη η πρωτεάση φουρίνη.
Με την απόσπαση του «συνδέσμου» μεταξύ των υπομονάδων S1 και S2, μετά την αποκοπή από τη φουρίνη, η ακίδα του ιού, θα υποστεί μια δεύτερη «κοπή» από την TMPRSS2, η οποία εκθέτει την υδρόφοβη περιοχή που «θάβεται» γρήγορα στην μεμβράνη κυττάρου ξενιστή. Εάν οι αιχμές δεν προ-επεξεργαστούν από την φουρίνη-και δεν συμβαίνει πάντα-τότε αναγκαστικά παρακάμπτουν το στάδιο της επεξεργασίας από την TMPRSS2 και εισέρχονται μέσω του πιο αργού μονοπατιού μέσω εμοδσωματων, ή και καθόλου.
Δύο παραλλαγές του κορωνοϊού, Alpha και Delta, έχουν αλλάξει τις θέσεις διάσπασης της φουρίνης. Στην παραλλαγή Alpha, το αρχικό αμινοξύ προλίνη έχει αλλάξει σε ιστιδίνη (P681H) ενώ στην παραλλαγή Delta, αλλάζει σε αργινίνη (P681R). Και οι δύο αλλαγές κάνουν την ακολουθία λιγότερο όξινη και όσο πιο βασική είναι η σειρά των αμινοξέων, τόσο πιο αποτελεσματικά η φουρίνη την αναγνωρίζει και την κόβει. Ως αποτέλεσμα ο ιός που γίνεται ακόμα αποτελεσματικότερος στη μετάδοση του. Περισσότερες ακίδες που «κόβονται» από την φουρίνη σημαίνει περισσότερες ακίδες που εισέρχονται στα ανθρώπινα κύτταρα. Στο SARS-CoV, λιγότερο από το 10% των πρωτεϊνών ακίδων είναι «επεξεργασμένο» , αλλά στον SARS-CoV-2, αυτό το ποσοστό αυξάνεται στο 50%. Στην παραλλαγή Alpha, υπερβαίνει το 50%. Στην πολύ μεταδοτική παραλλαγή του Delta, πάνω από το 75% των ακίδων είναι προετοιμασμένες να μολύνουν ένα ανθρώπινο κύτταρο.
Υπάρχον πολλοί άγνωστοι παράγοντες ακόμα για την κατανόηση της COVID-19. Bασικά κενά στην γνώση περιλαμβάνουν τον αριθμό των υποδοχέων ACE2 που απαιτούνται για τη σύνδεση σε κάθε ακίδα πρωτεΐνης, το πότε όταν ακριβώς η υπομονάδα S2 διασπάται από την TMPRSS2, ο αριθμός των ακίδων που απαιτούνται για τη σύντηξη μεταξύ ιών και κυτταρικών μεμβρανών. Εν τω μεταξύ, έχουν εντοπιστεί τουλάχιστον 332 αλληλεπιδράσεις μεταξύ του SARS-CoV-2 και ανθρώπινων πρωτεϊνών. Οι περισσότερες μεταλλάξεις μέχρι στιγμής σχετίζονται με το πόσο αποτελεσματικά εξαπλώνεται ο ιός, όχι με το πόσο ο ιός καταστρέφει τον ξενιστή, συμφωνούν οι ειδικοί. Η παραλλαγή Delta χαρακτηρίζεται από ταχύτερη αύξηση των επιπέδων του ιού και σε υψηλότερα επίπεδα στην αναπνευστική οδό από ότι οι προηγούμενες παραλλαγές του ιού, όμως δεν είναι ακόμη πλήρως κατανοητό το πώς οι μεταλλάξεις της παραλλαγής Delta έχουν κάνει το ιό τόσο μεταδοτικό.
Διαβάστε τις Ειδήσεις σήμερα και ενημερωθείτε για τα πρόσφατα νέα.
Ακολουθήστε το Skai.gr στο Google News και μάθετε πρώτοι όλες τις ειδήσεις.